Il soccorso in ambientazioni remote e la telemedicina sembrano esistere agli estremi opposti del continuum clinico, ma sempre più spesso si sovrappongono operativamente e condividono una ricca storia a servizio di pazienti che necessitano di cure in ambientazioni di prossimità o con risorse limitate.
Se una prima forma di telemedicina emerse con l’invenzione del telefono a fine 1800, l’era della moderna telemedicina iniziò negli anni ’60 quando la National Aeronautics and Space Administration (NASA) dovette affrontare il problema di come monitorare la salute dei suoi astronauti nel più austero di tutti gli ambienti: lo spazio. Non ci volle molto perché i leader della NASA si rendessero conto che i sistemi di telemedicina che stavano costruendo avevano anche importanti applicazioni terrestri. Nei decenni successivi, i sistemi di telemedicina sono stati implementati e applicati ad ambiti in continua espansione quali contesti a risorse limitate, paesi in via di sviluppo, disastri naturali, medicina militare, località montane ad alta quota, regioni polari e ambienti marittimi.
Il principale obiettivo della telemedicina per coloro che vivono, o si trovano per lavoro o intrattenimento, in ambientazioni remote è dunque quella di portare servizi sanitari alle persone “ovunque non sia in quel momento possibile o fattibile portare le persone ai servizi sanitari”. Solo 15 anni fa, la tecnologia informatica per tali dispositivi era proibitivamente costosa e accessibile solo a gruppi o individui con budget elevati. Tuttavia, negli ultimi dieci anni, l’evoluzione tecnologica ha prodotto dispositivi sempre più piccoli e potenti, ma allo stesso tempo efficienti dal punto di vista energetico e che ora rientrano in una fascia di prezzo raggiungibile. Con un’accessibilità così largamente diffusa, le telecomunicazioni da località mobili e remote sono oggi praticate più frequentemente.
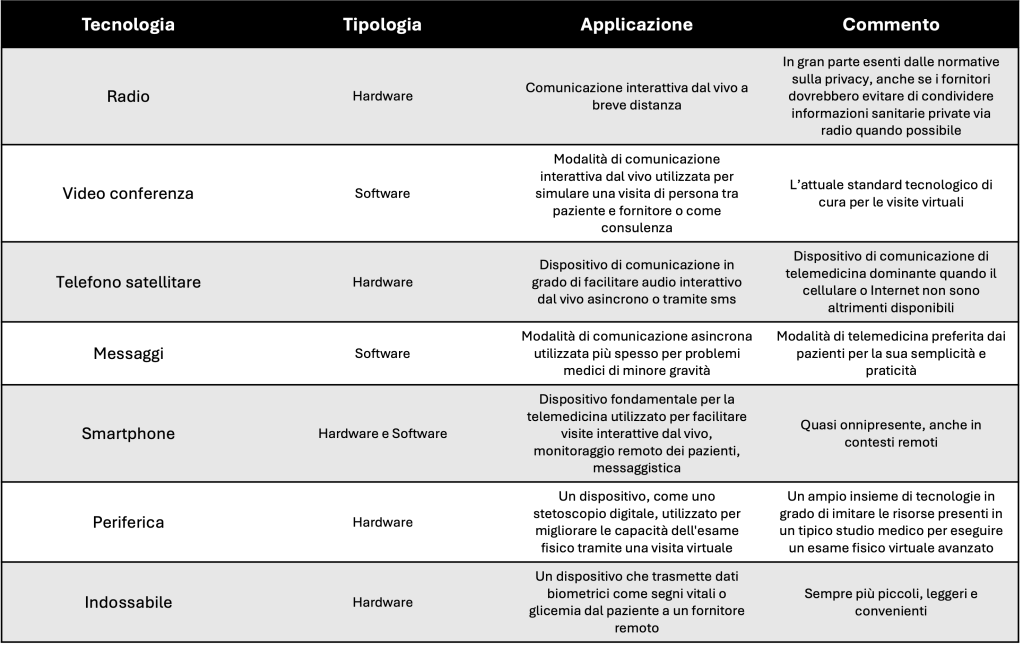
La telemedicina dipende però intrinsecamente da qualche tipo di tecnologia. Il livello di complessità coinvolto è molto ampio, ma in generale questi sistemi si basano su una componente hardware, una componente software e un sistema di rete per trasmettere informazioni da un luogo all’altro. Oggi, la connettività è in qualche forma quasi onnipresente attraverso l’accesso alle reti cellulari, al Wi-Fi o ai canali satellitari. Tuttavia, la larghezza di banda, definita come la quantità di dati che possono essere trasmessi attraverso una determinata connessione nel tempo, rimane un fattore limitante per molti ambienti remoti. Le consultazioni video interattive dal vivo sono utilizzate al meglio quando vi è un’ampia larghezza di banda e una bassa latenza (ovvero, ritardo), mentre le comunicazioni asincrone sono più appropriate per scenari con larghezza di banda ridotta. La rete di telemedicina ideale ha un’elevata larghezza di banda e una bassa latenza per simulare al meglio un’interazione di persona. In tabella sono rappresentate le tecnologie più comuni utilizzate in telemedicina.
In generale, la gestione di un paziente in un ambiente remoto è incentrata su un arco di cura che prevede una valutazione iniziale, la stabilizzazione, il monitoraggio continuo e infine l’evacuazione se necessaria.
Valutazione Iniziale
Ogni soccorso inizia con una valutazione della scena. Un tipico scenario Search & Rescue (SAR) può comportare il dispiegamento di una squadra per valutare la sicurezza della scena e classificare il numero e la gravità degli infortunati per determinare il successivo impiego di risorse in termini di tipologia e quantità.
Recentemente, alcuni studi hanno analizzato l’utilizzo dei droni per migliorare questa valutazione iniziale della scena con risultati promettenti:
- Migliore valutazione della tipologia di intervento necessario (se soccorso completo o recupero corpo);
- Riduzione del rischio complessivo della missione per i primi soccorritori;
- Possibilità di indagare di un’ampia area di ricerca con successivo aumento della tempestività d’intervento della squadra di soccorso.
Stabilizzazione e Management
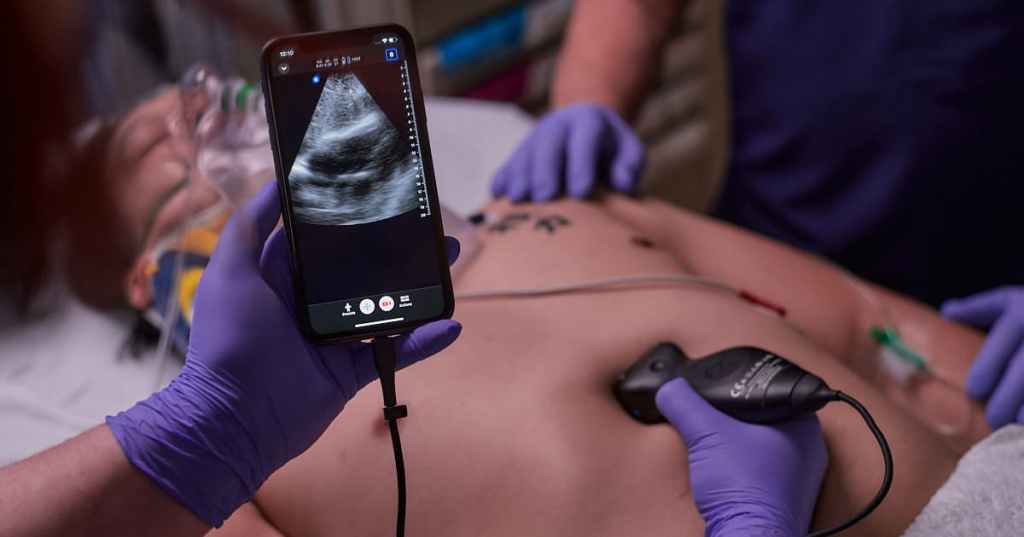
Dopo la valutazione iniziale, il soccorritore si concentra generalmente sulla stabilizzazione e sulla successiva gestione della vittima. In ambienti remoti, ciò può comportare la gestione di condizioni rare o tipiche dell’ambientazione in cui si è verificato l’infortunio e per cui spesso sono necessarie cure prolungate, tali da richiedere il consulto di uno specialista che può non essere sulla scena. Chi presta servizio in contesti remoti da decenni utilizza la consulenza medica online tramite radio o telefono, ma, più recentemente, si è iniziato a sfruttare un’ampia varietà di tecnologie digitali anche sul luogo dell’evento per implementare il processo decisionale sanitario ed espandere le opzioni terapeutiche in contesti con risorse limitate e, sebbene la diagnostica medica sia stata tradizionalmente limitata agli ambienti tradizionali, questo paradigma sta cambiando. Ne è un esempio l’utilizzo degli ultrasuoni in contesto extra-ospedaliero, che è stato ampiamente studiato e ha dimostrato di ottimi risultati. Questa metodica è stata recentemente combinata con l’utilizzo di strumenti di telemedicina per facilitare esami supervisionati a distanza abbinati a valutazioni in tempo reale da parte di esperti, combinazione che ha il potenziale di espandere l’utilità degli ultrasuoni in ambienti austeri abbassando le barriere tecniche ed esperienziali.
Oltre agli ultrasuoni, l’esecuzione di elettrocardiogrammi in ambienti remoti e la successiva trasmissione e telerefertazione si è dimostrata una strategia vincente nel migliorare il processo di diagnosi e centralizzazione del paziente nel luogo di cura definitivo più idoneo.
Dopo aver raccolto l’anamnesi del paziente, eseguito un esame fisico e acquisito i dati disponibili, viene avviato il trattamento. Anche in questo caso la telemedicina sta espandendo la portata di ciò che è possibile fare in ambienti remoti: studi di simulazione hanno dimostrato la fattibilità dell’utilizzo dei droni per fornire defibrillatori automatici esterni in aree remote, o il loro impiego per spedire farmaci o campioni di sangue.
Infine, le consulenze e il “tele-mentoring” (guida remota di un operatore sanitario meno esperto da parte di un esperto) sono un altro esempio comune di telemedicina in ambienti remoti: questi “e-consulti” sono in uso già da decenni per suggerimenti sulla gestione di condizioni quali il congelamento e le patologie legate all’altitudine. Queste consulenze possono essere fornite attraverso plurime modalità, tra cui e-mail, SMS, videoconferenze, radio e telefoni satellitari. La scelta della modalità dipende generalmente dalla tecnologia disponibile e dalla larghezza di banda.
Monitoraggio ed evacuazione
Il monitoraggio da remoto dei pazienti (Remote Patient Monitoring – RPM) è una categoria distinta di telemedicina con il potenziale di trasformare la fase di monitoraggio in ambiente remoto durante le evacuazioni prolungate. I primi studi hanno dimostrato che gli strumenti RPM possono funzionare anche in ambienti estremi: oltre a trasmettere informazioni sui segni vitali o sulla rilevazione costante della glicemia, questi sensori indossabili trasmettono anche dati di geolocalizzazione che possono facilitare la localizzazione delle vittime durante le missioni SAR o le evacuazioni prolungate.

In sintesi, il successo della telemedicina dipende da molteplici fattori, tra cui l’attrezzatura locale disponibile dall’operatore sul luogo dell’evento, l’esperienza dello specialista che interviene da remoto e, ovviamente, la comunicazione tra entrambe le parti. Affinché la telemedicina abbia successo, il livello di formazione di ciascun professionista dovrebbe essere determinato e integrato in modo appropriato. Sebbene infatti alcune procedure e trattamenti possano essere guidate tramite comunicazione verbale ad un laico, altre possono richiedere una significativa esperienza medica.
In futuro, il percorso di formazione dei first responder che operano in aree remote dovrebbe includere scenari per mettere in pratica le competenze di telemedicina come l’applicazione di dispositivi indossabili, l’utilizzo di device periferici, la simulazione di procedure teleguidate e l’utilizzo di sistemi di monitoraggio dei pazienti da remoto.
Sarah Bertozzi, RN, MSN
Bibliografia
Auerbach PS, Cushing TA, Stuart Harris N. Auerbach’s Wilderness Medicine. 7th Edition. Elsevier
Davis CB, Lorentzen AK, Patel H, Cheung D, Wright A, Lemmers J, Penninga L. The Intersection of Telemedicine and Wilderness Care: Past, Present, and Future. Wilderness & Environmental Medicine 2022; 33(2): 224-31
Lafleur J, Sikka N, Hood C, GWU School of Medicine Washington, DC. Wilderness-Telemedicine, a New Training Paradigm. Wilderness & Environmental Medicine 2022; 33(4): 488-91
Ting L, Wilkes M. Telemedicine for Patient Management on Expeditions in Remote and Austere Environments: A Systematic Review. Wilderness & Environmental Medicine 2021; 32(1): 102-11

